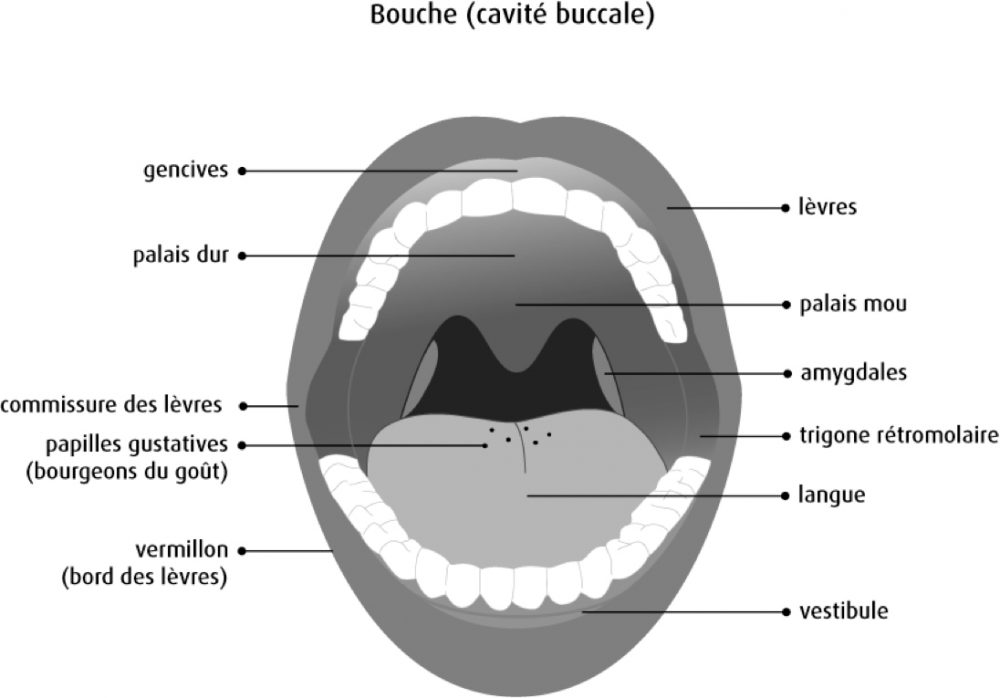
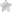En raison de la pandémie de COVID-19, les dentistes et les orthodontistes ont dû prendre des mesures afin de limiter la propagation du virus dans leurs cliniques. Des protocoles ont donc été mis en place pour la sécurité de tous et de toutes. Cependant, le personnel des cliniques a aussi besoin de votre collaboration.
Nous vous demandons de vous renseigner sur les mesures à suivre lors de votre prochaine visite et de ne pas vous présenter si vous êtes atteint ou atteinte de la COVID-19, si vous avez des symptômes s’apparentant à la COVID-19 ou si vous avez été en contact avec une personne qui est ou pourrait être atteinte de la COVID-19.
Merci de votre compréhension et de votre coopération en ces temps difficiles.
L’équipe Bücco et ses membres dentistes et spécialistes
Fermer
- Vidéos éducatives
- Dentisterie 101
- Comment trouver le bon dentiste?
- Déroulement du rendez-vous d’hygiène dentaire
- Le premier rendez-vous chez le dentiste
- Prix des traitements chez le dentiste
- Numérotation : dents et quadrants
- Anatomie de la dent
- Dentition primaire, les dents de bébé
- L’éruption des dents
- Chronologie de l’éruption dentaire
- Dentition mixte
- Dentition permanente (dents d’adulte)
- Anomalies des dents définitives
- Les professions dentaires et le personnel auxiliaire
- Professions dentaires spécialisées
- Le tourisme dentaire
- Le fluorure
- Le mercure et sa toxicité
- Asepsie, la lutte aux microbes chez le dentiste
- Hygiène buccodentaire
- Examen et nettoyage (prophylaxie) annuels ou bisannuels
- Plaque dentaire et tartre
- Mauvaise haleine (halitose)
- Traitement de l’halitose (mauvaise haleine)
- Rince-bouche et soie dentaire
- Comment choisir son dentifrice?
- Comment choisir une brosse à dents?
- Mesures préventives et hygiène dentaire
- L’examen dentaire
- Le nettoyage dentaire
- La plaque dentaire
- Esthétique
- Esthétique dentaire
- L’esthétique du sourire
- Tache sur les dents, dents jaunes et dents grisâtres
- Blanchiment des dents
- Blanchiment d’une seule dent (interne)
- Techniques de blanchiment des dents
- Facette de porcelaine
- Facette de composite
- Les couronnes dentaires
- Incrustations et couronnes de laboratoire
- Incrustations et couronnes de type E4D
- Incrustations et couronnes de type CEREC
- Couronne sur implant unitaire
- Bijoux et ornements dentaires
- Taches sur les dents
- Les facettes dentaires
- Bijoux et ornements dentaires : des risques pour la santé ?
- Vidéos éducatives
- Dentisterie opératoire
- Dentisterie opératoire
- Plombage gris, plombage blanc et restauration en céramique
- Restauration en céramique
- Restauration en céramique (porcelaine) de type CEREC
- Restauration en amalgame (plombage gris)
- Restauration en composite (plombage blanc)
- Détérioration des obturations, couronnes et autres restaurations
- Plombage tombé
- Vidéos éducatives
- Implantologie
- Implantologie
- Implants dentaires et implantologie
- Types et formes d’implants dentaires
- Implants en céramique
- Implants en titane
- Implants All-on-four
- Implants dentaires non métalliques
- Implant unitaire
- Implants zygomatiques
- Mini-implants dentaires ou mini-vis d’ancrage temporaire
- Étapes d’installation des implants dentaires
- Prothèses fixes sur implants dentaires
- Solutions de prothèses sur implants dentaires
- Tartre au pourtour des implants
- Péri-implantite
- Le bilan de santé buccodentaire complet
- Contre-indications à l’implantologie
- Questions et réponses sur les implants dentaires
- Vidéos éducatives
- Prosthodontie
- Prosthodontie (définition)
- Pont dentaire fixe
- Pont fixe sur dents naturelles
- Pont sur implant
- Prothèse partielle ou complète immédiate
- Prothèses dentaires partielles
- Prothèse partielle en acrylique
- Prothèse partielle avec structure en métal
- Prothèse complète amovible
- Prothèses complètes fixes sur implants
- Problèmes de prothèses dentaires
- Regarnissage et rebasage
- Réparation de prothèses dentaires
- Conseils d’entretien de la prothèse fixe
- Hygiène et nettoyage de la prothèse dentaire
- L’adaptation à une nouvelle prothèse
- Chirurgie
- Inconforts et douleurs
- Douleurs dentaires, maux de dents
- Douleur à la suite de l’extraction d’une ou plusieurs dents (alvéolite sèche)
- Douleur à la pression
- Douleurs aux glandes salivaires
- Douleurs dues à une mauvaise occlusion
- La douleur au niveau des gencives et des muqueuses
- Les douleurs diffuses touchant une partie du visage (névralgie faciale ou névralgie du trijumeau)
- Engourdissement dans la bouche (paresthésie buccale)
- Bouche sèche et sécheresse buccale (xérostomie)
- Plaie qui ne guérit pas
- Fistule dentaire
- Aphtes – brûlures
- Sensibilité dentaire
- Hypersensibilité dentaire
- La carie dentaire
- La pulpite dentaire (la rage de dents)
- Usure dentaire
- Avulsion et luxation dentaires (dent avulsée)
- Fracture dentaire (adulte)
- Fissure dentaire
- Scellants des puits et fissures
- Choc sur les dents d’adultes
- Dent manquante
- Maladies buccodentaires
- Mâchoires et mastication
- Endodontie
- Dents de sagesse
- Enfants et femmes enceintes
- La santé dentaire de votre enfant
- Le premier rendez-vous de votre enfant chez le dentiste
- Gencives douleureuses (bébé)
- Succion du pouce
- Douleur à une dent de lait
- Dent de lait cassée, fracturée
- Dent de lait rentrée dans la gencive
- Dent de lait expulsée
- Dentition, gencives et grossesse
- Particularités de la femme enceinte en cabinet dentaire
- Problèmes dentaires pendant la grossesse
- Gingivite de grossesse
- Hygiène dentaire et alimentation de la femme enceinte
- Scellant des puits et fissures
- Anesthésie et technologies
- Parodontie
- Parodontie
- Traitement des gencives
- Comment la bouche contribue-t-elle à l’apparition des maladies de gencive?
- Gencives douloureuses (adulte)
- Saignement des gencives au brossage
- Enflure ou bosse sur la gencive
- Gencives blanches
- Déchaussement – Récession gingivale
- Maladies gingivales
- Gingivite et inflammation
- Gingivectomie
- Greffe gingivale libre ou allogène
- Greffe gingivale allogène (Alloderme)
- Évolution de la gingivite en parodontite
- Qu’est-ce que le parodonte?
- La parodontite
- Poches parodontales
- Surfaçage radiculaire et curetage
- Résorption osseuse suite à la perte d’une dent ou d’une extraction
- Greffe osseuse
- Mesures préventives
- Vidéos éducatives
- Orthodontie
- Orthodontie (définition)
- Malocclusions dentaires
- Douleurs dues à une mauvaise occlusion
- Orthodontie pour enfants (interceptive)
- Orthodontie pour adolescents
- Orthodontie pour adultes
- Orthodontie invisible (invisalign®)
- Broches
- Préservation d’espace à la suite de la perte d’une dent temporaire
- Vidéos éducatives
- Sommeil et respiration
- Instructions opératoires
- Urgences
- Accident : sauver une dent luxée
- Problèmes associés aux dents de sagesse
- Dent cassée à la suite d’un traumatisme
- Dent avulsée (sortie complètement de son alvéole)
- Enflure au niveau des joues
- Bris d’un appareil orthodontique
- Douleurs empêchant de dormir
- À la suite d’un traumatisme dentaire
- Blessure à la bouche qui ne guérit pas
- Conseils buccodentaires
- Articles dentaires
- Hygiène buccodentaire
- Dentisterie opératoire
- Implantologie (implants dentaires)
- Prosthodontie (prothèses dentaires)
- Inconforts et douleurs dentaires
- Mâchoires et mastication
- Endodontie (traitement de canal)
- Dents de sagesse
- Anesthésie et technologies
- Parodontie (gencives et os)
- Orthodontie (alignement des dents)
- Finances et assurances